Have any questions?
+44 1234 567 890
Krankheitsbild Urothelkarzinom
Das Urothelkarzinom wird am häufigsten als Urothelkarzinom der Harnblase* vorgefunden, seltener in Nierenbecken, Harnleiter oder Harnröhre (* Synonyme: N.vesicae, Blasenkarzinom, umgangssprachlich: Blasenkrebs).
Dieser bösartige Tumor entsteht aus Zellen des Urothels. Das ist jene Oberflächenschicht, welche das gesamte harnableitende Hohlsystem auskleidet.
Gelegentlich kommt es zu Missverständnissen bei Tumoren im Nierenbecken, da in der Laiensprache oft kein Unterschied zum Nierenzellkarzinom (vom Nierengewebe ausgehend) oder einer Metastase eines anderen Tumors an der Niere gemacht wird. Wenn also jemand umgangssprachlich vom „Nierenkrebs“ spricht, so ist dies medizinisch kein eindeutiger Begriff.
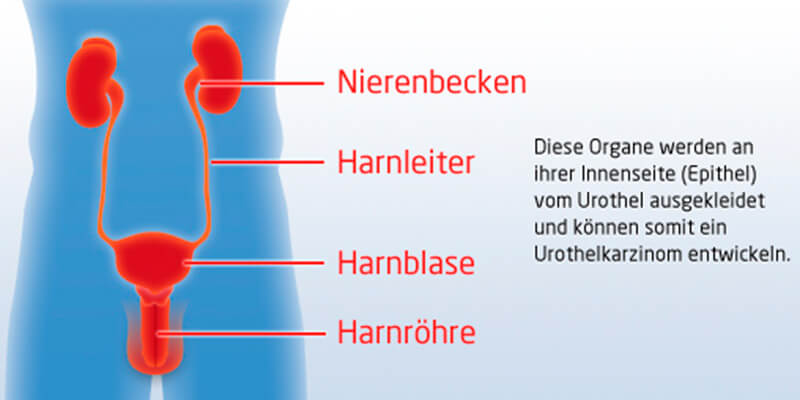
Bei sehr weit fortgeschrittenen Stadien ist dieser Unterschied auch für die behandelnden ÄrztInnen oft erst nach einer operativen Gewinnung von Tumorgewebe & mit mikroskopischem Befund definitiv klarzustellen. Die Therapien sind jedoch völlig unterschiedlich!
Seltene Ausnahmen (~5%) stellen Blasentumore dar, welche nicht dem Urothelkarzinom zugeordnet werden können. Hier finden sich Plattenepithelkarzinome, Adenokarzinome, Urachuskarzinome, kleinzellige Karzinome, u.a.
Da sich die Diagnose und Therapien bei Urothelkarzinomen des oberen Harntrakts von jenen der Harnblase deutlich unterscheiden können, werden diese am Ende dieses Artikels getrennt besprochen.
Ein isolierter Befall der Harnröhre ist äußerst selten.
Häufigkeit
Das Urothelkarzinom ist nach dem Prostatakarzinom der zweithäufigste Tumor im Urogenitaltrakt. Es findet sich vorwiegend nach dem 60.Lebensjahr. Ab diesem Alter steigt die Häufigkeit deutlich an. Unter dem 40. Lebensjahr findet sich das Urothelkarzinom jedoch nur sehr selten.
Männer sind ca. 3- bis 4-mal so häufig betroffen wie Frauen. In westlichen Industrieländern ist die Wahrscheinlichkeit daran zu erkranken höher. Dies weist auch auf den Umwelteinfluss zu dessen Entstehung hin (siehe Risikofaktoren).
Risikofaktoren
Einige Risikofaktoren für die Entstehung des Urothelkarzinoms gelten inzwischen als bestätigt:
- Rauchen: 3- bis 4-faches Risiko
- Chemikalien (z.B. aromatische Amine)
- Medikamente (Cyclophosphamid, Phenacetin)
- Chronische Infektionen
(Bilharziose –> Plattenepithelkarzinome der Harnblase! ) - Balkannephropathie
- ionisierende Strahlung
- Genetische Faktoren
Die Zeit bis zur Entstehung eines Urothelkarzinoms nachdem man solchen Risikofaktoren ausgesetzt war, kann sehr lang sein (> 20 Jahre).
Die Erkrankung ist für manche Bereiche auch als Berufserkrankung anerkannt. Einige Beispiele:
- Arbeiter in der Farbindustrie (z.B.: Lackierer)
- KFZ-Mechaniker
- Textilindustrie
- Friseure
- u.v.m
Symptome
Als häufigstes Symptom eines Urothelkarzinoms findet sich eine schmerzlose Blutung aus dem Harntrakt. Diese kann mit freiem Auge sichtbar (Makrohämaturie) oder auch nur mit einem Harnstreifentest bzw. im Mikroskop nachweisbar sein (Mikrohämaturie).
Makro- und Mikrohämaturie

Symptome
Seltener kommt es bei Harnblasentumoren zu Schmerzen. Diese finden sich hier erst, wenn eine tumorbedingte Harn-Abflussbehinderung im oberen Harntrakt entsteht = Hydronephrose.
Gelegentlich bestehen jedoch Symptome wie bei einer Harnblasenentzündung (mit gehäuftem Harndrang, Schmerzen bei der Blasenentleerung etc.) ohne entsprechende Infektion. Diese kann vom Urologen ausgeschlossen werden.
Bei sehr fortgeschrittenen Stadien können die Symptome sehr vielfältig werden. Zum Beispiel: ungewollter Gewichtsverlust, Knochenschmerzen usw.
Diagnose
Eine Routineuntersuchung aus Blut oder Harn, wie sie z.B. im Rahmen von Vorsorgeuntersuchungen angeboten werden könnte (screening), gibt es aktuell noch nicht. Dahingehend laufen seit vielen Jahren etliche Untersuchungen. Bisher leider ohne befriedigende Ergebnisse für eine Anwendung im breiten Stil. Somit wird ein Urothelkarzinom nach wie vor durch eingehende Untersuchung nach Eintritt entsprechender Symptome (siehe oben) identifiziert. Für das Harnblasenkarzinom ist die Standarduntersuchung (zusätzlich zum Ultraschall der gefüllten Harnblase), die Urethrozystoskopie (umgangsspr. Blasenspiegelung).
Ablauf einer Urethrozystoskopie
Hierbei führt der Arzt / die Ärztin in Rückenlage (mit gestützt-erhobenen Beinen) ein optisches Instrument (Zystoskop) durch die Harnröhre in die Harnblase ein, mit welchem die Blasenschleimhaut (Urothel) direkt begutachtet werden kann. Während dieser Untersuchung kann auch eine Flüssigkeitsprobe direkt aus der Harnblase gewonnen werden, welche später unter dem Mikroskop zusätzliche Informationen bringen kann (= Lavagezytologie).
In speziellen Fällen kann diese Untersuchung um eine photodynamische Methode (PDD) ergänzt werden. Hierbei wird zuvor eine Flüssigkeit (Hexaminolävulinsäure) durch einen Katheter in die leere Harnblase eingefüllt. Diese reichert sich in Urothelzellen an. Unter Beleuchtung mit Blaulicht fluoresziert diese Substanz wodurch sich Tumoren manchmal besser identifizieren lassen (vor allem flache Tumoren, die mit dem freien Auge nur schwer erkannt werden können = „Carcinoma in situ“).
Findet sich, bei weiterhin bestehendem Verdacht, kein auffälliger Befund in der Harnblase wird gegebenenfalls der Ausschluss eines Tumors im oberen Harntrakt durchgeführt. Hierfür stehen neben kontrastmittelunterstützten konventionellen Röntgen = IVP (i.v.Pyelogramm, Urogramm) auch inzwischen zum Standard gewordene Computertomographie zur Verfügung.
Blasentumor im iVP:
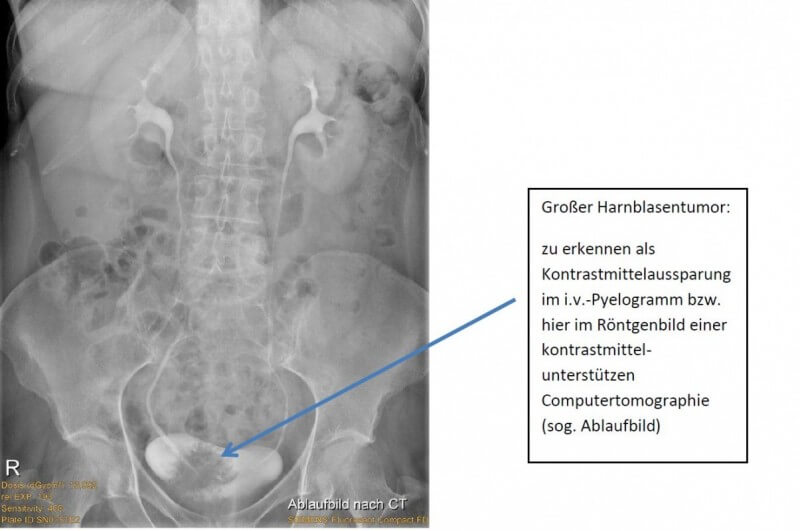
Ist nach Ausschöpfung bildgebener Mittel weiterhin keine klare Aussage möglich, so kann in Allgemeinnarkose mit einem optischen Instrument unter Sicht (via Harnröhre und Harnblase) in die Harnleiter eingegangen und diese sowie die Nierenbecken direkt begutachtet werden (= diagnostische Ureterorenoskopie). Hierbei kann im Zweifelsfall auch eine Gewebeprobe entnommen werden.
Harnblasenkarzinome
Findet sich ein Harnblasenkarzinom, so stellt sich wie bei jeder bösartigen Erkrankung die Frage nach der Ausbreitung der Erkrankung.
Bei den Harnblasenkarzinom wird wie bei anderen soliden Tumorarten hierfür das sogenannte TNM-System verwendet. Es werden hierfür drei Eckpfeiler aus der Biologie des Tumors herangezogen:
1 Eindringtiefe des Tumors T
2 Lymphknotenbefall (Knoten – engl.: „Node“) N
3 Absiedelung des Tumors auf andere Organe (Metastasierung) M

Glücklicherweise befinden sich die Mehrzahl der erstmals diagnostizierten Urothelkarzinome der Harnblase in oberflächlichen Stadien (~80%). Diese sind meist mit blasenerhaltenden Maßnahmen gut zu behandeln.
Wie sich die weitere Therapie gestaltet, hängt im Detail nicht nur von der genauen Eindringtiefe ab.
Unterschiedliche Harnblasentumore von gleicher Eindringtiefe können sich nämlich durch unterschiedliche „mikroskopische“ Beschaffenheiten zusätzlich unterscheiden. Je nach Veränderung der Tumorzellen weg vom ursprünglichen Zellbild gibt es mehrere sogenannte Differenzierungsgrade (= Grading). Auch diese mikroskopischen Unterschiede werden in die Behandlung mit einbezogen.
Es hat sich herausgestellt, dass verschiedene „Gradings“ deutliche Unterschiede in der Prognose bei oberflächlichen Urothelkarzinomen ausmachen können und somit „gleich tiefe“ Tumore unterschiedlicher Zellbilder unterschiedlich aggressiv behandelt werden müssen.
Diagnose Blasentumor
1. Schritt: Gewebegewinnung
Goldstandard = transurethrale Blasenresektion (=TUR-B)
Wie ein Urothelkarzinom nun zu behandeln ist, hängt somit von mehreren Eigenschaften des Tumorgewebes ab. Um jenes zu gewinnen wird zuerst eine transurethrale Blasenresektion (TUR-B) durchgeführt.
Diese Operation ist nicht nur zur Diagnose (Gewinnung von Tumormaterial) sehr wichtig. Sie stellt in vielen Fällen auch eine heilende therapeutische Maßnahme dar.
Sie soll daher im Folgenden kurz erläutert werden:
In Vollnarkose oder Spinalanästhesie (umgangspr. „Kreuzstich“) wird nach Einbringen eines Gleitmittels in die Harnröhre ein Instrumentenschaft in die Harnblase eingebracht. Über diesen wird ein optisches Instrument mit einer elektrischen Schlinge geschoben. Der Tumor kann mit dieser Schlinge abgetragen werden. Blutungen können direkt verödet werden.

Das Tumormaterial wird durch den Instrumentenschaft geborgen und dem Pathologen zur Beurteilung geschickt. Wirkungsvoll hat sich auch das Einbringen einer lokalen, zytostatischen („chemotherapeutischen“) Substanz in die Harnblase im Anschluss an den Eingriff erwiesen.
Nach der Operation verbleibt ein Harnblasenkatheter für einen(-ige) Tag(-e) in der Harnblase um eine Verlegung der Harnblase durch gestocktes Blut (= Blasentamponade) zu verhindern.
Stadiengerechte Behandlung
Im Folgenden wird versucht die Therapie je nach Stadium der Erkrankung zu erläutern. Es wird dabei auf das TNM-Stadium und das Tumorgrading Bezug genommen (siehe oben).
Unterteilung:
- nicht-muskelinvasive Tumore (pTa-pT1, CIS)
- muskelinvasive (lokal begrenzte) Tumor,
- fortgeschrittene (nicht kurativ behandelbare) Tumore
1) nicht muskelinvasive Urothelkarzinome der Harnblase
Diese Rubrik umfasst folgende Tumorstadien:
pTa, low grade / pTa, high grade / pT1, low grade / pT1, high grade / CIS (high grade)
Stellt sich nach der TUR-B ein solches Stadium heraus, bestehen je nach Größe des Tumors, begleitender zusätzlicher Tumore etc. mehrere Möglichkeiten des weiteren Vorgehens.
Bei einzelnen kleinen low grade-Tumoren wird man eher ein abwartendes Handeln wählen, bei pT1-Tumoren kann es sein, dass der/die behandelnde Arzt/Ärztin zu einem Zweiteingriff rät (= second look OP). Dies hängt auch vom Bild während der Erstoperation ab.
BCG (Bacillus Calmette Guérin)-Therapie
Häufig muss auch eine „Immunmodulationstherapie mit BCG“ (häufig als „Rollkur“ bezeichnet) empfohlen werden. Hierbei handelt es sich um eine etablierte und wirkungsvolle Therapie mit Mykobakterien (Tuberkulosebakterien), welche in unterschiedlichen Intervallen in die Harnblase eingebracht werden. Hierdurch wird die Zeit bis zum Wiederauftreten eines Tumors verlängert. (BCG Broschüre eingescannt)
Kommt es trotz dieser Therapie wiederholt zu Rezidiven, so kann nach erneuter TUR-B von BCG auf eine Spülung mit einem Zytostatikum umgestellt werden. Alternativ muss eine radikale Blasenentfernung (= Zystektomie) in Betracht gezogen werden.
Rezidive nicht muskelinvasiver Urothelkarzinome der Harnblase:
Häufig kommt es nach erstmaligem Auftreten eines oberflächlichen Urothelkarzinoms der Harnblase zu einem Wiederauftreten (Rezidiv) der Erkrankung trotz effektiver Therapie. (Das Urothelkarzinom ist nach erstmaligem Auftreten per se eine wiederkehrende Erkrankung.) Eine entsprechende Nachsorge ist daher auch bei grundsätzlich „geheilten“ Patienten sinnvoll und notwendig.
Auch die Zeiträume zwischen diesen Rezidiven haben neben den bereits genannten Kriterien Einfluss auf das weitere Vorgehen.
Um den Überblick über die verschiedenen therapeutischen Notwendigkeiten zu behalten hat die EORTC die vorliegenden Erkenntnisse in Tabellen zur Berechnung der Prognose zusammnengefasst und auch ein EDV-Programm erstellt (bladder calculator). Dieses versucht anhand der individuellen Patientendaten die Wahrscheinlichkeit des Wiederauftretens der Erkrankung in einem gewissen Zeitraum sowie die Wahrscheinlichkeit für eine Verschlechterung der Diagnose für diesen Zeitraum abzuschätzen.
In Zusammenschau aller Informationen kann es durchaus sein, dass vom behandelnden Team trotz oberflächlicher Tumore bei ungünstiger Prognose zu einer radikalen Blasenoperation geraten wird, um Schlimmeres zu verhindern.
2) muskelinvasive Urothelkarzinome der Harnblase
Diese Rubrik umfasst folgende Tumorstadien: pT2 und tiefer
Sobald die Muskulatur durch die Tumorausbreitung erreicht ist, spricht man von muskelinvasiven Tumoren.
Um eine noch weitere Ausbreitung auszuschließen wird in diesen Fällen eine sogenannte Staging-Untersuchung durchgeführt. Ziel ist es, Tumorausbreitung, mögliche Lymphknotenbesiedelungen oder Fernmetastasen auszuschließen.
Hierzu können neben einem Ultraschall der Bauchorgane zum Beispiel auch das Lungenröntgen, eine Computer- oder Kernspintomographie (CT/MRT) sowie eine Skelettszintigrafie eingesetzt werden.
Findet sich außerhalb der Harnblase kein Hinweis für eine Organüberschreitung oder eine Fernmetastasierung, so steht als nächster Schritt die „radikale Zystektomie“ an. Sie hat einen heilenden Ansatz und ist in allen Schritte gut vorzubereiten. Vor allem muss eine gute Aufklärung über die Möglichkeiten der zukünftigen Harnableitung durchgeführt werden, da die Harnblase als Reservoir wegfällt. Es gibt sowohl Methoden zur Erhaltung der Harnentleerung auf „natürlichem“ Weg als auch Lösungen für eine künstliche Harnableitung nach außen. Welche Variante gewählt wird muss sehr genau überlegt werden und hängt von vielen Faktoren ab. Hierzu zählen Alter, Voroperationen, Patientenwunsch etc.
Der Eingriff ist lange und komplikationsreich. Die unterschiedlichen Methoden müssen auf jeden einzelnen Patienten abgestimmt werden. [Link zu Zystektomie Details]
Gegebenenfalls wird vor einer rad. Zystektomie ein „neoadjuvante“ zytostatische Therapie (umgangssprachl.: „Chemotherapie“) durchgeführt, um das Tumorvolumen zu verkleinern und ein sogenanntes Downstaging zu erreichen.
Nachsorge
Um nach erfolgter Therapie und geheiltem Patienten ein mögliches Rezidiv rasch zu erkennen, werden in engen Abständen Harnkontrollen, Ultraschall sowie (nur bei blasenerhaltender Therapie) eine Zystoskopie durchgeführt. Nach einer rad. Zystektomie kommen auch weitere bildgebende Verfahren wie Computer und Kernspintomographie zum Einsatz.
Kommt es über längere Zeit zu keinem Wiederauftreten der Erkrankung können diese Untersuchungsintervalle verlängert werden.
3) fortgeschrittene (nicht kurativ behandelbare) Tumore
In jenen Fällen, in denen eine heilende Behandlung nicht mehr möglich ist, steht die palliative Therapie im Vordergrund. Solche Stadien können sowohl bereits bei der Erstdiagnose bestehen als auch im weiteren Verlauf auftreten. Zum Beispiel bei einem Lokalrezidiv nach radikaler Blasenentfernung.
In diesen Stadien der Erkrankung gibt es keinen Unterschied in der Behandlung zu jenen Urothelkarzinomen mehr, die ihren Ausgang im oberen Harntrakt genommen haben.
Best supportive care
Hierunter verstehen sich jene Maßnahmen, die die Lebensqualität eines Patienten verbessern können. Sie sind die Basis jeder Behandlung bei fortgeschrittenen Tumorerkrankungen.
Chemotherapie (korrekt: zytostatische Therapie)
Die zytostatische Therapie beim Urothelkarzinom beinhaltet in der ersten Therapielinie in Cisplatin-haltigen Therapieschemata.
Die beiden am häufigsten verwendeten Regime sind Gemcitabine/Cisplatin & MVAC (Methotrexat, Vinblastin, Adriamycin, Cisplatin)
Aufgrund der geringeren Toxizität des Gemcitabine/Cisplatin-Schemas ist dieses stärker verbreitet. Bei Patienten, die aufgrund einer eingeschränkten Nierenfunktion kein Cisplatin erhalten können, wird dieses meist durch das weniger toxische aber auch weniger wirksame Carboplatin ersetzt. Sollte es unter der Erstlinientherapie zu einem Fortschreiten der Erkrankung kommen, kann seit einigen Jahren Vinflunin eingesetzt werden. Ob eine zytostatische Therapie überhaupt eingesetzt wird, muss in jedem individuellen Fall gesondert überlegt werden und sollte zwischen Arzt und Patient gut kommuniziert sein. In vielen Fällen ist eine alleinige best supportive care die individuell bessere Lösung.
Bestrahlung
Wenn z.B. eine radikale Entfernung der Harnblase aufgrund des Allgemeinzustands eines/einer Patienten/in nicht möglich ist, so wird in relativ seltenen Fällen eine Bestrahlung (Radiatio) der Harnblase empfohlen. Zum Beispiel bei hohem Alter oder schweren Begleiterkrankungen.
Oberer Harntrakt
Urothelkarzinome des oberen Harntrakts sind schon aufgrund der geringeren Oberfläche im Vergleich zu Blasentumoren seltener. Ihre Diagnose kann oft aufwendig und schwierig sein. Häufig findet sich neben der sichtbaren Blutung aus dem Harntrakt der Flankenschmerz als erstes Symptom.
Dieser entsteht durch eine Abflussbehinderung des Harns aus dem Nierenbecken.
Findet sich ein Urothelkarzinom im Nierenbecken oder Harnleiter, welches organbegrenzt scheint, muss meist eine Entfernung von Niere und Harnleiter erfolgen.

Die Strukturen im oberen Harntrakt sind grundsätzlich schwieriger zugänglich als die Harnblase. Dies erschwert eine organerhaltende Therapie. Um lokal begrenzte Urothelkarzinome sicher entfernen zu können, ist daher in diesen Fällen eine radikale Entfernung von Niere und Harnleiter (= Nephroureterektomie) zumeist das Mittel der ersten Wahl.
Je nach Lage eines Harnleitertumors kann häufig auch nur ein Teil entfernt und die Niere erhalten werden (= Harnleiterteilresektion). Bei Tumoren im Nierenbecken ist eine organerhaltende Therapie nur in einzelnen Fällen und dzt. noch eher experimentell möglich.
In fortgeschrittenen Fällen von Urothelkarzinomen des oberen Harntrakts (in welchen eine Heilung durch eine Operation nicht möglich ist) gilt die gleiche Therapie wie bei Urothelkarzinomen der Harnblase.
Weiterführendes
Hier sammeln wir Wissenswertes zum besprochenen Thema. Dieser Bereich wird auch laufend aktualisiert und erweitert.