Have any questions?
+44 1234 567 890
Krankheitsbild Peniskarzinom
Grundlagen
Der Peniskrebs ist in Europa ein relativ seltener Tumor. Er betrifft weniger als einen von 100.000 Männern. Das Peniskarzinom ist meistens ein Plattenepithelkarzinom und entsteht aus dem Epithel des inneren Vorhautblatts und der Eichel. (Synonyme: N. penis, Peniskarzinom, umgangssprachlich: Peniskrebs)
Risikofaktoren
Einige Risikofaktoren für die Entstehung des Peniskarzinoms gelten inzwischen als bestätigt:
- Vorhautverengung (Phimose),
- Lang anhaltende Entzündungen an der Vorhaut mit Gewebeveränderungen (Lichen sclerosus et atrophicus, Balanitis xerotica obliterans)
- unzureichende Hygiene
- Genitalwarzen (3- bis 5-fach erhöhtes Risiko für Peniskrebs)
- Rauchen (4- bis 5-fach erhöhtes Risiko)
In bis zu 80% der Peniskarzinome wurde die DNA (Erbsubstanz) des humanen Papillomavirus (HPV), meist HPV Typ 16, nachgewiesen. Das Vorhandensein von HPV verschlechtert die Prognose des Peniskarzinoms allerdings nicht.
Symptome
Betroffene Männer bemerken eine Veränderung an der Eichel, der Vorhaut oder am Penis. Diese Veränderung ist schmerzlos und kann wie folgt aussehen:
- an Größe zunehmende Verhärtung
- warzenartige Wucherung
- nässendes, nicht heilendes Geschwür
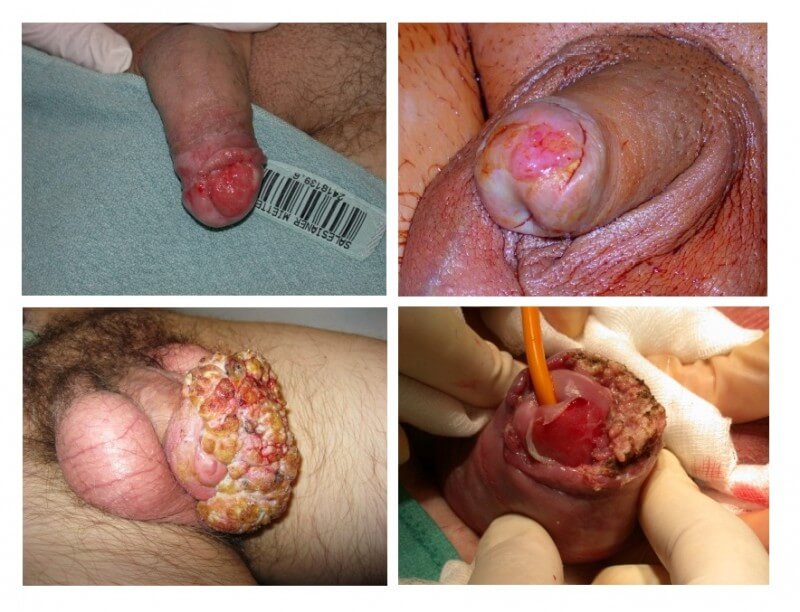
Das Peniskarzinom wird oft als nicht heilende Wunde fehlgedeutet. Das führt dazu, dass der betreffende Patient oft länger zuwartet oder sich zunächst selbst behandelt. Bis zu 50% der Männer suchen erst ein Jahr nach Auftreten der ersten Symptome einen Arzt auf.
Oft tastet man auch Schwellungen der Lymphknoten in der Leistenregion. Dies ist jedoch in der Hälfte der Fälle durch eine begleitende Infektion bedingt, weshalb vorerst lediglich eine antibiotische Therapie verabreicht werden kann. Diese Lymphknoten sollten dann einige Wochen nach der Behandlung des Peniskrebses nochmals untersucht werden.
Bei fortgeschrittenen Stadien können Blutungen aus dem Tumor auftreten. Ungewollter Gewichtsverlust, Müdigkeit usw. sind erst im sehr weit fortgeschrittenen Stadium zu beobachten.
Diagnose
- Durchmesser und Farbe der verdächtigen Veränderung
- Wo befindet sich diese Veränderung am Penis?
- Anzahl der veränderten Stellen
- Wie sieht die Veränderung aus?
- Papillär (blumenkohlartig)
- nodulär (knötchenartig)
- ulzerös (nässend, blutend) oder
- flach
- Gibt e seine Verbindung zu anderen Teilen des Penis, wie zB. der Harnröhre, den Schwellkörpern?
- Liegen Lymphknotenschwellungen in der Leiste vor?
Biopsie
(= Probe-Entnahme)
Bei Verdacht auf einen Peniskrebs an der Eichel muss eine Probe (Biopsie) aus der veränderten Stelle entnommen werden.
Befindet sich die Veränderung im Bereich der Vorhaut wird eine Beschneidung (Circumcision) durchgeführt, bei der die gesamte Vorhaut entfernt wird. (Abbildung)
Weitere Untersuchungen
Ein Leistenultraschall kann verdächtige Lymphknoten entdecken und eventuell für eine ultraschall-gezielte Feinnadelbiopsie eingesetzt werden. (Abbildung)
Vor allem die dynamische Wächter-Lymphknotenbiopsie, bei der mit speziellen Substanzen Tumorzellen markiert werden können, verbessert die Ergebnisse der Tumorerkennung.
Die konventionelle Computertomographie oder Magentresonanztomographie können größere Metastasen entdecken, Mikrometastasen (winzige Absiedelungen) aber leider nicht. Hier kann im Rahmen einer speziellen Untersuchung (PET-CT) auch eine frühe Metastasierung sichtbar gemacht werden. Diese Absiedelungen sind dann meist im oberen und zentralen Bereich der Leiste zu finden.
Tumorstadien
Nach feingeweblicher (histologischer) Aufarbeitung der Gewebeprobe bzw. der Vorhaut nach Beschneidung wird das Tumorstadium des Peniskarzinoms nach der internationalen Tumorklassifikation TNM (Tumor Nodes Metastases) von 2009 eingeteilt:
Pathologie (feingeweblicher Untersuchungsbefund)
Mehr als 95% aller bösartigen Erkrankungen des Penis sind Plattenepithelkarzinome. Selten liegen das maligne Melanom oder das Basalzellkarzinom des Penis vor.
Vorstufen des Peniskarzinoms:
- Kutane Verhornung des Penis
- Bowenoide Papulose des Penis
- Balanitis xerotica obliterans (Lichen sclerosus et atrophicus)
Hohes Risiko, ein Peniskarzinom zu entwickeln:
- Penile intraepitheliale Neoplasie (Carcinoma in situ): Erythroplasie Queyrat und Bowen’s Erkrankung.
Das Risiko für eine Tumorausaat (Metastasierung) hängt
- vom feingeweblichen Muster
- von der perineuralen und
- lymphovaskulären Tumorausbreitung sowie
- vom histologischen Grad ab.
Therapie
Der primäre Tumor und die Leistenlymphknoten werden gewöhnlich getrennt behandelt.
Therapie des primären Tumors:
Grundsätzlich richtet sich die Therapie nach dem feingeweblichen Befund der Biopsie bzw. der Ausdehnung und Lokalisation des Tumors:
Peniserhaltende Therapie:
Bei kleinen Tumoren wird eine peniserhaltende Therapie angestrebt. Dabei sind die Größe und die Lokalisation (daher wo genau der Tumor am Penis liegt) für die Therapieentscheidung von Bedeutung:
Obwohl nach einer nicht operativen Therapie (Lasertherapie, Bestrahlung) die Lebensqualität für den Patienten besser ist, ist die Gefahr des Wiederauftretens des Peniskarzinoms deutlich höher als nach Penisamputationen (27% vs. 5%).
Therapie des Peniskarzinoms im Stadium Tis, Ta, and T1a sowie kleine Tumor-Rezidive:
Lokales Ausschneiden des Tumors mit oder ohne Circumcision
- Lasertherapie mit CO2-Laser oder mit Neodymium: Yttrium-Aluminium-Garnet (Nd:YAG) Laser
- Photodynamische und topische (oberflächliche) Therapie mit 5-Fluorouracil (5-FU) oder 5% Imiquimod Creme
Therapie des Peniskarzinoms im Stadium T1b an der Eichel mit einer Eindringtiefe > 1 mm:
Weite lokale (Laser)-Ausschälung
- Neoadjuvante (vor der chirurgischen Therapie) Chemotherapie mit Vinblastin, Bleomycin, Methotrexat (VBM) danach Therapie mit einem CO2-Laser oder Ausschneiden
- Strahlentherapie
- (u.U. Entfernung der Eichel (Glansektomie))
Grundsätzlich sollte der Tumor mit einem Sicherheitsabstand von 3 mm entfernt werden.
Therapie des Peniskarzinoms im Stadium T2 auf die Eichel begrenzt:
- Komplette Entfernung der Eichel (Glansektomie)
- Strahlentherapie
- Teilamputation des Penis bei ausgedehnter Ausbreitung
Therapie des Peniskarzinoms im Stadium T1-2 < 4 cm:
Kombinierte äußere Strahlentherapie mit Brachytherapie: Der Penis kann in bis zu 80% der Fälle erhalten bleiben.
Das Wiederauftreten eines Tumors nach Strahlentherapie ist höher als nach Entfernung des Penis. Es kann aber auch dann eine weitere Operation den Tumor wieder unter Kontrolle bringen.
Die häufigsten Komplikationen sind:
- Harnröhrenverengungen (20 bis 35%)
- abgestorbenes Gewebe an der Eichel (10 bis 20%) und
- bindegewebiger Umbau in den Schwellkörpern zu einem späteren Zeitpunkt
Therapie des Peniskarzinoms im Stadium T2 mit Einwachsen in die Schwellkörper:
- Teilamputation des Penis mit einem Sicherheitsabstand zum Tumor von 5 bis 10 mm
Nicht penis-erhaltende Therapie:
Therapie des Peniskarzinoms im Stadium T3 und T4:
- Komplette Entfernung des Penis mit einem Harnröhrenausgang im Dammbereich im T3-Stadium
- neoadjuvante Chemotherapie vor einer Operation im T4-Stadium
Therapie regionaler Leisten-Lymphknoten
Nicht-tastbare Lymphknoten:
Alle nicht-invasiven diagnostischen Verfahren übersehen bis zu 20% der mikroskopischen Metastasen. Bei der Wächter-Lymphknoten-Diagnostik wird nach Einspritzen einer speziellen Substanz der Wächterlymphknoten (erste Schranke für abgesiedelte Tumorzellen) mit einer Sonde aufgesucht und entfernt. Ist dieser Lymphknoten von Tumor befallen, wird eine komplette Entfernung aller Leistenlymphknoten an der betreffenden Seite durchgeführt.
Tastbare Lymphknoten:
Die ultraschall-gezielte Feinnadelbiopsie der vergrößerten Lymphknoten ermöglicht eine ausgezeichnete, schnelle und leichte Diagnose. Sollte damit kein Ergebnis erzielt werden, kann zunächst eine antibiotische Therapie verabreicht werden. Sind die Lymphknoten immer noch vergrößert, wird die Feinnadelbiopsie wiederholt. Gegebenenfalls werden die verdächtigen Lymphknoten chirurgisch entfernt.
Sind die Leistenlymphknoten tumorfrei, werden die Lymphknoten im kleinen Becken nicht entfernt.Sind mehrere Lymphknoten befallen, müssen die Beckenlymphknoten ebenfalls entfernt werden.
Grundsätzlich kann die Entfernung der Leistenlymphknoten viele Komplikationen nach sich ziehen. Es kann zu einer verlängerten Lymphsekretabsonderung (Lymphozele) kommen und damit zu einer Schwellung des Hodensacks und der Beine (Lymphödem).
Außerdem kommen Wundheilungsstörungen häufig vor. Daher sollte diese Operation nur an erfahrenen urologischen Zentren durchgeführt werden.
Adjuvante (anschließende) Chemotherapie
Liegen tumorbefallene Lymphknoten vor, erhalten pN2-3-Patienten drei Zyklen Cisplatin und 5-FU. Patienten mit einem pN1-Stadium benötigen keine Chemotherapie.
Treten Lymphknotenpakete oder Lymphknotenmetastasen nach erfolgreicher Therapie später auf, wird eine sofortige Chemotherapie mit nachfolgender Operation der Metastasen durchgeführt. Welche Art der Chemotherapie verabreicht wird, unterliegt meist klinischen Studien, da die Datenlage noch nicht einheitlich ist.
Eine Strahlentherapie nach Operation der Metastasen kann die Tumorkontrolle verbessern und ein Ausbreiten verhindern. Allerdings treten oft schwere Nebenwirkungen, wie Beinschwellungen und Schmerzen auf.
Nachsorge
Die Nachsorge beim Peniskarzinom ist von lebenswichtiger Bedeutung. Das Wiederauftreten des Tumors erfolgt am häufigsten in den ersten zwei Jahren nach der Therapie.
Daher ist eine intensive Nachsorge in den ersten zwei Jahren nach der Therapie des Peniskarzinoms so wichtig.
- Das Wiederauftreten des Tumors kann früh erkannt werden und eine Heilung möglich sein.
- Die Behandlung kann sofort eingeleitet und mögliche Komplikationen und Nebenwirkungen behandelt werden.
- Nachsorge ermöglicht einen engen Kontakt zwischen dem betroffenen Patienten und seinem Arzt. In einem festen Kontrollschema kann die Wachsamkeit des Patienten geschult werden.
Nach fünf Jahren kann die Nachsorge in weiteren Abständen erfolgen. Allerdings muss der Patient sich ein Leben lang selbst regelmäßig untersuchen, um neu auftretende Veränderungen sofort zu entdecken und dem Arzt mitzuteilen.
Weiterführendes
Hier sammeln wir Wissenswertes zum besprochenen Thema. Dieser Bereich wird auch laufend aktualisiert und erweitert.